诊断:由于烧伤后肝功能不全可能同时存在多种发病因素,其临床表现多种多样,或被烧伤临床症状所掩盖,因此应全面检查,综合分析,才能作出正确诊断。在烧伤早期,肝功能不全的程度与烧伤的严重性、休克期血流动力学、氧动力状态是否稳定有关;在烧伤后期,则与感染、脓毒症有关。
1.肝功能障碍的判断 由于肝脏具有巨大的贮备能力和再生能力,比较轻的损害通过肝脏的代偿功能一般不会引起明显的肝功能异常。如果肝细胞受损比较严重而且广泛,引起明显的物质代谢障碍、解毒功能降低、胆汁生成和排泄障碍等肝功能异常,则称为肝功能不全。
(1)检测肝细胞坏死:完整的肝细胞在其胞质内含有许多物质,其浓度较血液中要高。当肝细胞膜破损时,这些物质可释放入血,其在血液中的浓度取决于释放的速度与移除的速度之间的平衡。检测项目有ALT、OCT及DSCE的活性,尿中胆红素含量,血、尿氨基酸浓度,LDH活性等。
(2)功能性肝细胞减少的检测:在动物及人做部分肝切除术后,绝大多数的肝功能仍然正常。如果有60%的肝细胞功能减少时便可出现
黄疸,这是由于胆红素不能排入胆道所致。当肝功能发生障碍时,它所制造的蛋白质释放入血减少,测定这些蛋白质有助于肝功能的判断。这些项目有血清总胆红素量、溴酚酞排泄量、血浆白蛋白含量、血浆凝血酶原含量、血浆纤维蛋白原含量及尿胆原水平等。
(3)胆道梗阻的检测:ALP水平及γ谷氨酰转肽酶活性。
(4)肝病特殊病因检测:即检测有关肝炎病毒感染的项目,为明确诊断提供证据。
3.烧伤后肝功能不全的类型 根据血清酶含量、胆红素含量、
黄疸出现时间,分为4型:
(1)第1型肝功能不全:血清ALT、OCT升高,LDH正常或高于正常,但血清胆红素不升高。这可能反映严重烧伤后肝细胞缺氧性损害的特征。
(2)第2型肝功能不全:血清ALT、OCT升高的同时伴有早期高胆红素血症,胆红素含量在25.7μmol/L(1.5mg/dl)以上,无
黄疸,往往在数天内恢复正常。可见于输入大量全血后,尤其是库存全血引起的溶血,或者是严重深度烧伤早期红细胞破坏的反映。
(3)第3型肝功能不全:血清ALT、OCT升高,伴有早期
黄疸,平均血清胆红素为85.5μmol/L(5mg/dl),LDH亦升高,大多发生在伤后10天以内。这类
黄疸的发病时间往往与全身侵袭性感染或严重脓毒症发病峰时间相一致,随着感染的控制,
黄疸自行消退。如果
黄疸持续不退,预后较差。许伟石等报告,26例烧伤创面脓毒症或
败血症合并
黄疸者,死亡20例,死亡率达76.9%。
(4)第4型肝功能不全:血清ALT、OCT升高,常伴有后期高胆红素血症和
黄疸。血清总胆红素含量平均为138.5μmol/L(8.1mg/dl),血清结合胆红素也明显升高。此类
黄疸消退慢,一般持续3周以上。此类肝功能不全往往是烧伤后输血后肝炎的反映。



 流行病学
流行病学
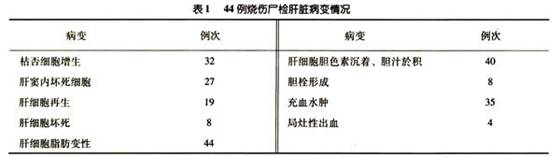
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
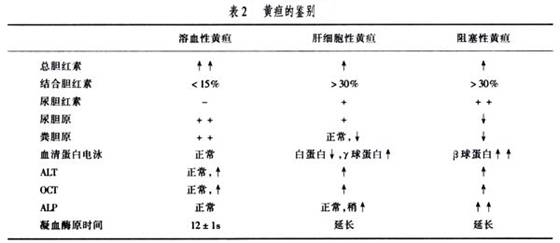
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防